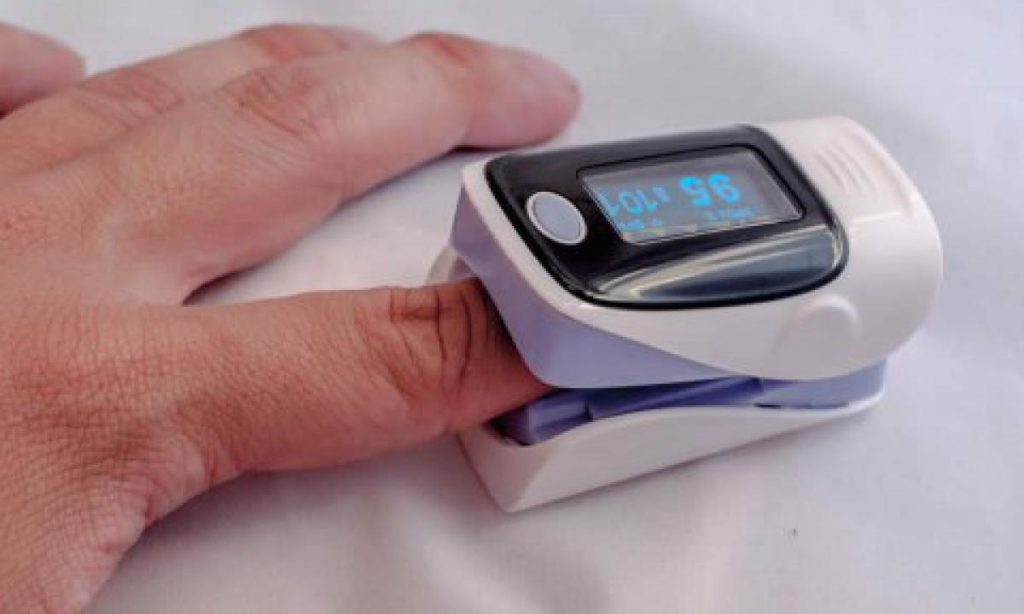
Il saturimetro è un piccolo apparecchietto, sta in una mano chiusa, che ha una notevole importanza, soprattutto in momenti come questi di emergenza sanitaria, nei quali la patologia in circolazione può provocare complicanze respiratorie più o meno gravi. Ha le sembianze di una molletta da bucato che va applicata sull’ultima falange di un dito (solitamente indice o medio). La parte col sensore va posizionata a contatto col polpastrello, nella parte a contatto con l’unghia è invece presente un display che segnala il valore della saturazione di ossigeno nel sangue e la frequenza cardiaca. Il freddo può causare una scarsa circolazione o un rallentamento del flusso sanguigno, che a sua volta può generare delle letture erroneamente basse. Bisogna quindi assicurarsi che il dito sia a temperatura ambiente o leggermente calda prima di iniziare la procedura immergendolo in una bacinella d’acqua calda oppure sfregandolo un po’. Alti livelli di luce ambientale, come le luci provenienti dal soffitto troppo luminose, possono interferire col sensore di misurazione del dispositivo e dare una lettura inesatta. Si può risolvere il problema schermando il sensore con un panno. Per una corretta misurazione è anche necessario che il paziente sia a riposo da almeno 5 minuti. Lo smalto per unghie soprattutto nero, blu o verde scherma le lunghezze d’onda generate dalla sonda, rendendo imprecisa la misurazione. Il paziente non si deve assolutamente preoccupare se il suo livello di ossigeno non è al 100%. Sono pochissime, in realtà, le persone che hanno questo livello di ossigeno. E’ normale una percentuale di saturazione di ossigeno nel sangue compresa tra 95 e 100%. Valori compresi tra 90 e 95% indicano una lieve carenza di ossigeno (lieve ipossia). Valori sotto il 90% sono invece patologici e rappresentano un’urgenza se scendono sotto gli 85%. Va però sottolineato che valori intorno al 90% possono essere abituali in pazienti forti fumatori o affetti da bronchite cronica, anche in assenza di patologie respiratorie acute. L’ipossia può intervenire anche per cause extra respiratorie. Una causa molto frequente di ipossia è l’anemia di qualsiasi tipo, carenziale (ferro, acido folico, vitamina B12) o da emorragie acute o croniche, soprattutto a carico dell’apparato digerente. Anche patologie cardiache come lo scompenso cardiocircolatorio la cardiopatia ischemica, fino all’infarto miocardico, riducendo la perfusione dei tessuti più periferici producono ipossia. L’ipossia può essere associata a sintomi come capogiri, senso di fiato corto, stato confusionale, mal di testa, tachicardia, tachipnea (aumento della frequenza respiratoria) e comparsa di cianosi.
La cianosi consiste in un colore bluastro della cute e delle mucose che dapprima colpisce le labbra ed il tessuto sub ungueale. Si distinguono 2 tipi di cianosi: centrale e periferica. La causa della cianosi centrale è determinata da una ridotta capacità di saturare il sangue di ossigeno in maniera corretta, a causa di un problema polmonare o cardiaco. la causa della cianosi periferica è invece determinata da problemi circolatori che causano una stasi di sangue nei tessuti periferici, con conseguente aumento dell’estrazione di ossigeno dal sangue da parte di questi. La cianosi centrale è anche definita cianosi calda perché la cute e le estremità sono appunto calde. Nella cianosi periferica invece le estremità sono fredde per cui viene definita anche cianosi fredda.